22/11/2008
Les journalistes aussi.
Un article du NYT publié aujourd’hui lève un tout petit coin de voile sur un sujet encore plus obscur que l’influence de l’industrie pharmaceutique sur les médecins : les liens liant cette dernière avec certains journalistes dits « médicaux ».
L’article du NYT fait lui-même référence à un texte publié dans le BMJ du jour (merci Yann !).
Ce dernier cite un certain nombre de conflits d’intérêts pour le moins fâcheux.
La principale chaire de journalisme médical aux Etats-Unis est financée notamment par Pfizer et Glaxo Wellcome. A tel point que le titre officiel du titulaire de cette chaire est « Glaxo Wellcome distinguished professor of medical journalism ».
Je rêve de voir en France une chaire de cardiologie avec à sa tête un « Professeur agrégé Sanofi-Aventis en pathologies cardio-vasculaires ».
Comme le dit suavement l’article du BMJ : “Although there is no suggestion that this sponsorship has influenced the university’s curriculum, we think that it could send a symbolic message to students and engender a subtle sense of loyalty to the industry.”
"...a subtle sense of loyalty to the industry.”. J'adore cette expression qui montre toute la difficulté de reconnaître ces liens d'intérêts qui sont en effet insaisissables, intangibles, presque immatériels, sauf bien sûr dans les bénéfices qu'en escomptent les deux parties. Accepter de dîner avec l'industrie est bien sûr festif et convivial. Si vous interrogez les convives en fin de soirée, qu'ils soient médecins et journalistes, aucun ne reconnaitra l'existence de ce "sentiment subtil de loyauté envers l'industrie". Ce n'est même pas qu'ils le nient, ils n'en ont tout simplement pas conscience, contrairement à ceux qui les ont invités, soyez en certains.
Autre lien “curieux”, l’attribution de récompenses financées par l’industrie pharmaceutique.
Ma préférée est l’« Eli Lilly and Boehringer Ingelheim’s Embrace award » qui récompense, je cite en VO : « Global initiative that recognises accurate, responsible and sensitive reporting on urinary incontinence ».
Une sorte de Prix Albert Londres de l’incontinence urinaire, en somme. Je suis curieux de savoir à quoi ressemble le trophée : une couche en cristal ?
La valeur marchande des différentes récompenses données en exemple par le BMJ s’élève jusqu’à 7500€ (en liquide, ou en voyages).
Et en France ?
Rien, bien sûr.
Toutes ces vilaines pratiques se sont fort heureusement arrêtées aux frontières, comme le nuage de Tchernobyl.
°0°0°0°0°0°0°0°0°0°0°0°
Conflicts of Interest May Ensnare Journalists, Too
By Roni Caryn Rabin
The New Yok Times
Published: November 22, 2008
Schwartz et al. BMJ.2008; 337: a2535
14:39 Publié dans Prescrire en conscience | Lien permanent | Commentaires (4)
Big my secret
09:07 Publié dans Musique | Lien permanent | Commentaires (4)
21/11/2008
Créer une maladie.
J’ai évoqué durant l’émission de France Inter le disease mongering, ou l’art de « créer » une maladie. J’ai cité comme exemple le rimonabant (Acomplia®) dont j’ai déjà abondamment parlé.
D’abord, je vais faire un petit historique rapide de cette molécule :
- 1994 : première mention du rimonabant dans Pubmed.
- Septembre 2004 : Etude RIO qui marque le véritable début de sa carrière
- Juin 2006: obtention d'une AMM européenne, ainsi libellée :
Le rimonabant a obtenu une Autorisation de Mise sur le Marché (AMM) dans le traitement des patients obèses (indice de masse corporelle [IMC] ≥ 30 kg/m2) ou en surpoids (IMC > 27 kg/m2) avec facteurs de risque associés, tels que diabète de type 2 ou dyslipidémie, en association au régime et à l’exercice physique. Il n’a pas été étudié et ne doit pas être prescrit dans d’autres indications (lutte contre la prise de poids liée au sevrage tabagique, amincissement à des fins esthétiques…).
- 13 juin 2007 : la FDA refuse sa commercialisation aux Etats-Unis.
- 23 Octobre 2008 : Suspension de son AMM en Europe.
L’AMM stipule bien l’indication élective de ce traitement : obésité ou surpoids et diabète ou dyslipidémie. Ces différents composants font partie peu ou prou de ce que l’on appelle « syndrome métabolique », ou « syndrome X ».
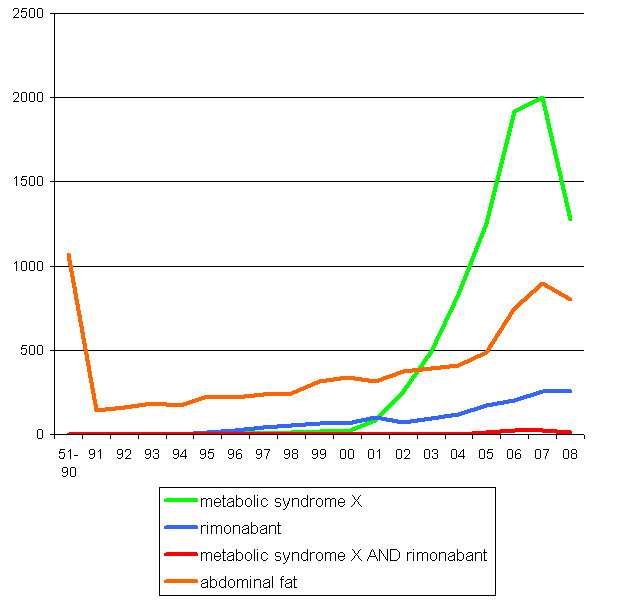
Comme je l’ai dit, dans les années 90, à la fac, on nous avait à peine mentionné cette association, qui d’ailleurs a une définition assez fluctuante.
Depuis lors, je n’en avais plus entendu parler, en tout cas en tant que facteur de risque de pathologies cardiovasculaires. D'ailleurs, personne n'en parlait, puisqu'il a fait l'objet de zéro publication entre 1951 et 1991, puis moins de dix publications par an jusqu'en 1998.
Puis le rimonabant est sorti.
Et là , tout le monde s’est mis à en parler, aussi bien dans des revues scientifiques sérieuses que dans les revues de publicité rédactionnelle que nous recevons régulièrement.
D’un seul coup, le syndrome métabolique est devenu un facteur de risque majeur qu’il fallait à tout prix prendre en compte et traiter. On l'a même renommé "syndrome cardiométabolique" à cette occasion, afin peut-être qu'il fasse un peu plus peur.
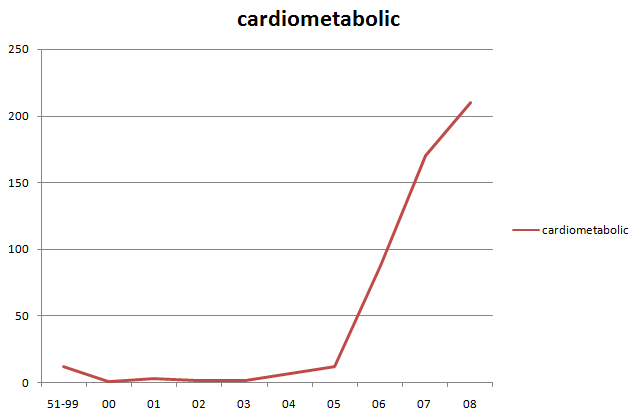
Nombre de publications indexées dans Pubmed en réponse à la recherche cardiometabolic, en fonction du temps (années de publication).
Et devinez quel était le seul traitement de cette entité subitement tirée de l’oubli : le rimonabant.
"Curieusement", depuis que ce dernier n’a plus le vent en poupe (ça a commencé à partir du refus d'AMM par la FDA) le nombre de publications a reflué de façon tout aussi impressionnante qu’il avait enflé.
La notion de « graisse abdominale » (abdominal fat) qui a été aussi au cœur de la campagne de communication entourant le rimonabant a eu à peu près le même destin. Quoique, comme vous pouvez le remarquer sur le shéma, même avant la lancée du rimonabant, on en a toujours un peu parlé, puisque Pubmed recense 1071 articles publiés sur ce sujet entre 1951 et 1990.
Je pense aussi que le génie de cette campagne de promotion tient au fait que le laboratoire a suscité finalement très peu de recherche sur la molécule en elle même (cf les courbes associant la recherche associée ou non du mot clé rimonabant). Quand on connait in fine l'efficacité de cette dernière, on en conclut que du point de vue du laboratoire, cette stratégie a été très pertinente. En effet, "promouvoir" une "maladie" est bien moins risqué que d'étudier directement les effets de la molécule qui est supposée la traiter. On minimise ainsi le risque d'avoir des études avec des résultats négatifs, voire inquiétants. Malheureusement pour le laboratoire, et heureusement pour les patients, cela s'est pourtant produit assez rapidement au cours du suivi de la phase IV, c'est à dire après commercialisation. Encore une fois trop tardivement, me direz-vous, et je ne peux être que d'accord.
Nombre de publications indexées dans Pubmed, en fonction du temps (années de publication).
Comment expliquer de telles fluctuations dans le nombre de publications concernant un obscur syndrome qui est devenu pendant deux ans un acteur majeur de la prévention cardiovasculaire ?
- Aurait-on donc absolument tout trouvé, tout expérimenté, tout démontré sur le syndrome métabolique durant cette courte période, de telle façon qu'il ne reste plus rien à publier ?
- Est-ce la physiologie humaine qui s’est modifiée au cours des années 2005-2007, ce qui a fait qu’un nouveau déterminant des pathologies cardio-vasculaires est apparu, puis a disparu ?
- Ou est-ce la conséquence d’une stratégie commerciale très bien menée qui a monté un « buzz » scientifique autour d’un syndrome mal identifié et dont la valeur n’excède pas la somme de ses composantes, mais dont l’immense intérêt était d’être traité par un médicament bien spécifique ?
Je penche pour cette dernière hypothèse. Dommage que la molécule n’ait pas été à la hauteur de la remarquable campagne publicitaire qui l’a entourée.
18:23 Publié dans Prescrire en conscience | Lien permanent | Commentaires (5)