21/01/2007
Les différents visages de la vérité (2/3)
Il y a sa femme, une de ses filles et le mari de cette dernière.
Sa femme est un peu perdue, elle se focalise sur des détails révélateurs de la dégradation de la situation (sa mobilité et sa conversation se limitant jour après jour, ses insomnies, sa digestion…), mais sans pouvoir discerner le gouffre dont son mari se rapproche jour après jour. Sa fille est un peu comme elle. Assez sévère, lunettes à verres rectangulaires très étroits en hauteur et à grosse monture en matière plastique orange, elle contemple un point fixe bien au dessus de mon épaule droite, ne croisant jamais mon regard. Le gendre est inquiet.
Ils pinaillent et sous-entendent que nous ne faisons rien pour améliorer la situation : « il marchait il y a une semaine, maintenant, il n’y arrive plus. Comment cela est possible ? Que faites-vous ?... ».
Leur ton monte insensiblement, mais il monte.
Je leur trace alors à grands traits comment j’envisage la situation, mais sans jamais employer de mots univoques.
Je veux bien endosser le rôle de Ponce Pilate, mais je ne peux laisser dire que c’est moi qui ai enfoncé les clous. J’ai aussi senti que de renvoyer les explications à plus tard, c'est-à-dire au retour du patient dans le centre chirurgical devient intenable. Mais il est clair que si je ne m’étais pas un peu senti mis en accusation, je n’aurais pas développé ainsi une partie de ma pensée.
« Son cœur est fatigué, cela explique son état actuel, la situation ne peut que se dégrader, je ne sais pas si il pourra supporter une intervention, même si son état respiratoire s’est amélioré, tout va se décider là-bas... ».
A ce point du récit, je vais faire une petite parenthèse.
« Cornichon », qui est loin d’en être un, a émis un commentaire qui pose de vraies questions :
« pourquoi ne pas lui dire la vérité à cet homme ? Ne rien dire, c'est laisser de faux espoirs à sa famille. On n'est jamais trop vieux pour comprendre son état de santé si on nous l'explique rééllement.
Pourquoi les médecins, de ville ou en hopital, ne veulent pas aborder la mort à court terme ? »
Je ne vais pas lancer un débat qui n’a toujours pas d’issue malgré ses 2400 ans (depuis Hippocrate et la « naissance » de la médecine occidentale). Mais « à mon époque », c'est-à-dire dans les années 90, on nous « interdisait » en fac de Médecine d’annoncer un pronostic fatal.
Principalement pour ne pas tuer l’espoir, et je pense aussi pour ne pas risquer d’acculer son patient au suicide (je me souviens que le prof nous l’avait dit). Je n’ai pas été le seul à avoir été éduqué comme cela. Ce point de vue « latin » va en contradiction totale de la façon de voir des anglo-saxons. Mais, jusqu’à présent, c’est celui qui prévaut chez nous. Je me suis assez rarement éloigné de ce « dogme » par rapport au patient lui-même. Mais parfois, lorsqu’une relation de confiance permettait ce type de discussion, et que le patient était demandeur, je n’ai jamais hésité à lui parler de sa maladie et de sa mort. Par rapport à la famille, j’ai toujours été modéré, mais je n’ai jamais hésité à leur dire le fond de ma pensée.
Cornichon, vous êtes en face de moi et je vous annonce posément que vous allez mourir sans aucun espoir de guérison et dans de brefs délais. Comment allez vous réagir ? Et savez vous ce que je vais ressentir en vous annonçant cela ? En cas de « miracle » ou d’erreur d’appréciation de ma part, comment allez vous me considérer à la sortie du cauchemar où vous pensiez mourir avant peu ? Et enfin, est-ce que votre soucis de vérité englobe la description de votre agonie ?
Je suis un peu caricatural, mais c’est à dessein, pour vous faire ressentir la situation.
Où est l’humain ?
Pas forcément toujours dans la vérité aveuglante, comme il est si facile de le dire entre amis à l’heure du dessert.
Je le sais, je l’ai maintes fois expérimenté.
Revenons à l’histoire.
Ces gens sont donc tiraillés entre le désir et la crainte de savoir.
Je leur ai fait entrevoir la gravité de la situation, sans jamais prononcer les mots qui font peur. J’ai senti que le moment n’était pas encore venu.
Après ma conversation avec eux, j’ai appelé un de mes collègues, un ami de toujours pour savoir ce qu’il en pensait. Il a lui aussi eu affaire à eux au cours des jours précédents, et je voulais avoir son avis.
Il a fait exactement comme moi, en noircissant le tableau par petites touches au fil des entretiens.
Ils n’ont pas encore compris, mais nous tentons de les guider précautionneusement.
Notre analyse de la famille et de la situation est la même.
Mais je ne connaissais pas encore la deuxième fille.
12:20 Publié dans Médecine | Lien permanent | Commentaires (6)
20/01/2007
Les différents visages de la vérité (1/3)
J’ai écrit cette série de notes pour relater une expérience, non pas pour en faire un exemple. Ni de ce qu’il faut faire, ni de ce qu’il faut pas faire.
C’est une situation qui est arrivée ou arrivera à tous les médecins (sauf peut-être les non cliniciens et les légistes), qui est chaque fois difficile et pour laquelle nous ne sommes pas préparés. Je veux parler de l’annonce d’un pronostic « réservé » à une famille, voire au patient lui-même.
Je me suis retrouvé aujourd’hui dans le cas assez rare d’avoir annoncé à différents membres d’une même famille un pronostic fatal à court terme, et de deux façons différentes.
Nous avons récupéré en rééducation respiratoire « préopératoire » un patient de 75 ans environ. Je mets préopératoire entre guillemets car la décision de remplacement valvulaire aortique était (et elle reste à cette heure-ci) encore en attente.
Ses antécédents comportent une néoplasie prostatique équilibrée sous hormonothérapie, une bronchite chronique post tabagique. Il présente un rétrécissement aortique extrêmement serré (0.4 cm²/m² à l’échographie) et une fraction d’éjection effondrée (25-30%).
Son état général est tout à fait médiocre, avec une marche difficile avec un déambulateur, une tendance nette à l’asthénie et une bradypsychie. Du point de vue cardiaque, il présente surtout des signes droits avec notamment des oedèmes des membres inférieurs. Il crépite finalement peu, ce qui est assez habituel dans ces formes extrêmes de bas débit cardiaque. Je pense aussi que ce bas débit explique tout à fait l’état général médiocre (c’est une des formes cliniques de l’insuffisance cardiaque chez le sujet âgé).
Les médecins du centre chirurgical qui nous l’ont adressé l’ont évalué mais n’ont pas formellement rejeté l’indication d’un remplacement aortique. La mortalité post opératoire de ce patient selon le score de Parsonnet est largement supérieure à 56% (j’obtiens 56-76% en fonction des critères parfois un peu subjectifs de ce score).
Une deuxième option est de tenter une valvuloplastie aortique percutanée par ballon pour faire « craquer » le rétrécissement aortique suivi par un remplacement aortique dans des conditions rendues un peu plus favorables par la levée partielle de l’obstacle aortique. Ce type de valvuloplastie est ancien, et reste réalisé à titre « compassionnel ». C'est-à-dire dans des cas désespérés, souvent chez des patients âgés et inopérables. La mortalité de la valvuloplastie seule (sans le remplacement qui suit) est importante (Cf. l’expérience du Texas Heart Institute ici) et les résultats partiels.
La troisième option est un remplacement valvulaire aortique percutané. La méthode est récente et réalisée principalement par une seule équipe à Rouen (ici).
La quatrième option est le traitement médical « simple » avec une augmentation graduelle des diurétiques pour tenter de diminuer les symptômes d’insuffisance cardiaque. La mort à court terme est inéluctable et pénible.
Nous avons amélioré son état respiratoire avec de la kiné, une antibiothérapie plus que probabiliste et une majoration notable du traitement diurétiques. Cette dernière a eu un coût puisque sa fonction rénale s’est altérée avec une clairance à 30 ml/min. Sa natrémie a aussi chuté. Son état général s’est dégradé depuis son entrée, il y a environ une semaine.
Nous avons donc fait le point ce matin, d’autant plus que la famille est très présente et inquiète.
Bien entendu, nous avons décidé de ne rien décider. Faire le Ponce Pilate dans cette situation est à la fois une décision logique et de bon sens. Logique car ce n'est pas nous qui allons prendre la décision. De bon sens, car cette dernière est tellement lourde pour le patient, sa famille et les soignants que nous n'avons aucune envie de la prendre. Et finalement, nous évitions de répondre à la famille et à ses angoisses en nous déchargeant sur cette fameuse décision "en attente". Bien sûr, nous gardions notre avis pour nous sur le cas de ce pauvre Monsieur. Nous pensions (et pensons toujours) que son cas était très largement dépassé et qu'il allait probablement décéder à court terme, et ce quelque soit l'option choisie. A partir de là, on pouvait lui proposer le "tout pour le tout" en l'orientant vers la valvuloplastie, mais toujours avec un espoir fort mince.
J’ai appelé le centre chirurgical pour le renvoyer pour réévaluation et prise de décision.
Mais c’était compter sans la famille…
00:45 Publié dans Médecine | Lien permanent | Commentaires (4)
18/01/2007
Recommandations du Journal Officiel.
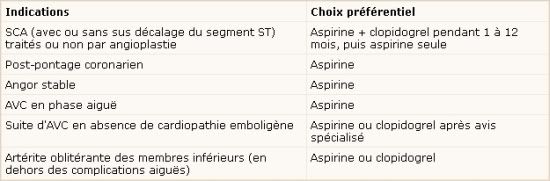
« theheart.org » rapporte la publication au JO d’un texte sur le bon usage des médicaments antiplaquettaires.
Cet accord entre différents syndicats de médecins (spécialistes et généralistes) et les caisses d’Assurance Maladie a été publié le 05/01/2007.
Il privilégie clairement l’usage au long cours de l’aspirine par rapport à celui du clopidogrel.
C’est la durée préconisée pour la double association aspirine + clopidogrel après un syndrome coronarien aigu (SCA) qui me surprend le plus. Je trouve l’intervalle « 1 mois-12 mois » particulièrement large, notamment vers le bas. Il me semblait aussi qu’une durée de 6 mois au minimum soit acceptée de partout. Dans CURE et PCI-CURE, la durée moyenne était de 9 mois. 1 mois me semble donc par exemple très très court (ici, une bonne synthèse de ces études).
Je crains donc (comme Montalescot le souligne dans « theheart.org ») que ces recommandations conduisent à des arrêts inopinés et préjudiciables.
Dans les suites d’un accident vasculaire cérébral, les recommandations choisissent de …ne pas choisir. Ils laissent l’alternative entre l’aspirine et le clopidogrel en favorisant l’aspirine.
En recherchant de la bibliographie sur le sujet (notamment sur l’étude CAPRIE qui a lancé le clopidogrel en 1996), je suis tombé sur deux petits articles publiés dans la prestigieuse revue « Journal of Thrombosis and Haemostasis ».
Les deux articles débattent pour savoir si le clopidogrel est un traitement de choix dans les suites d’un accident vasculaire cérébral. Un des auteurs est pour le clopidogrel, l’autre farouchement contre.
Ils se basent sur les mêmes études (notamment la fameuse CAPRIE) pour avancer des conclusions presque diamétralement opposées.
C’est un peu aride, mais passionnant pour qui s’intéresse aux études cliniques, comment les disséquer et les conclusions que l’on peut en tirer.
Bonne lecture.
16:25 Publié dans Médecine | Lien permanent | Commentaires (0)




