29/01/2007
L’orée du bois.
J’ai bataillé pendant 3 heures pour ventiler un patient qui faisait à première vue des bronchospasmes. Patient inventilable par intermittence avec une radiographie du thorax satisfaisante et une ventilation symétrique quand elle se fait. La gazométrie n’est pas si dramatique que cela. Le patient est étiqueté « insuffisant respiratoire ».
Bien sûr, avec les à-coups tensionnels, le patient se met à saigner la rage (800cc en 5 minutes) et j’appelle le chirurgien et l’anesthésiste pour le reprendre. Arrêt, massé, récupéré.
Comme entre temps, il s’est arrêté de saigner, mais toujours inventilable, l’anesthésiste lui tourne autour et le chirurgien ne veut pas le reprendre.
Doses folles d’hypnovel et de fentanyl, curare, salbutamol, adrénaline, rien de fait passer le bronchospasme. L'anesthésiste, un vieux de la veille me raconte les 20 bronchospasmes qu'il a rencontré au cours de sa carrière.
Puis au bout de ¾ d’heure, il jette un coup d’œil au laryngoscope.
« Tu as un doute ? »
« Puisque je suis là…. »
Et en fait, le bout de la sonde était à raz de la glotte. D’où bien sûr la ventilation intermittente, et le peu de signes évoquant une sonde pas en place.
J’aurais appris un grand truc ce soir : la perversité de la sonde à l’orée du bois…
23:20 Publié dans Médecine | Lien permanent | Commentaires (4)
27/01/2007
Pour Marie
Bonjour,
Bonjour.
Je connais votre blog depuis peu (merci Ron) et je le trouve tres interessant.
Merci, et merci à Ron, si tu nous lis…
Tu peux me tutoyer, ça fait vieux schnoque sinon…
Je suis etudiante infirmiere.
Félicitations, si tu te débrouille bien, tu épousera un médecin, comme ma femme (humour noir très cynique : je n’en pense pas un mot et c’est très prétentieux, mais ça me fait toujours sourire, ma femme moins, curieusement).
Donc félicitations tout court.
Et, s'il vous plait, j'ai toujours du mal avec les anticoag, les relais, les adaptations du traitement suite aux TP et INR....Pourriez vous m'éclairer? J'ai toujours besoin de bcp reflechir!lol
C’est assez simple en fait (si l’on ne rentre pas trop dans les détails)
En France, on utilise trois types d’anticoagulants :
- l’héparine non fractionnée (héparine et calciparine),
- les Héparines de Bas Poids Moléculaire ou HBPM comme la Fraxiparine, le Lovenox, la Fragmine etc,
- et enfin les anticoagulants oraux dont les anti-vitamines K sont pour l’instant les seuls représentants (Previscan, Sintrom, Coumadine, etc).
L’efficacité de l’héparine non fractionnée se mesure en demandant au laboratoire un TCA ou un TCK (Temps de Céphaline Activé ou Temps de Céphaline Kaolin). Le laboratoire donne une valeur en secondes et un rapport (TCA du malade/ TCA du témoin). En général on regarde surtout ce rapport. Encore une fois, en général, quand on instaure un traitement par héparine, on cherche à obtenir un rapport compris entre 2 et 3. Je dis « en général », car tout dépend des indications.
Ensuite le médecin adapte la posologie de l’héparine (ou de la calciparine) en fonction de ce rapport. Si le rapport est trop bas, on augmente la posologie et inversement.
L’efficacité des HBPM se mesure en demandant au laboratoire un dosage de « l’anti-Xa ». On le fait assez rarement toutefois (la plupart du temps, on les utilise à visée « préventive » et on a rarement besoin de le doser, sauf cas particuliers). Les valeurs thérapeutiques sont environ de 0,2 à 0,6 u/ml.
L’efficacité des AVK se mesure maintenant par l’INR (International Normalised Ratio) et de mesurait avant par le TP (taux de Prothrombine).
L’INR cible est là aussi assez variable en fonction des indications. L’INR étant un ratio, il n’a pas d’unité. Deux INR cibles par exemple : pour une fibrillation auriculaire : 2-3, pour une prothèse mitrale mécanique récente 2.5- 3.5.
Si l’INR est trop bas, on augmente les AVK, si il est trop élevé, on fait l’inverse.
Bon maintenant, il faut comprendre une notion qui est majeure, celle du délai d’action.
Le délai d’action des héparines (Héparines et HBPM) est de quelques heures, celui des AVK est de plusieurs jours (environ 4 jours, mais ça dépend des molécules).
Donc en général, on débute le traitement anticoagulant par l’association héparine et AVK.
L’héparine est efficace rapidement, ce qui permet donc d’attendre « sereinement » que les AVK prennent le relais.
On dose le TCA tous les jours (pour qu’il reste entre 2 et 3 par exemple) et l’INR à J2 et J4-J5 le plus souvent. J2 pour dépister une potentielle hypersensibilité aux AVK, et J4-J5 pour contrôler l’efficacité.
En général, on arrête l’héparine à J4-J5 car l’INR est compris entre 2 et 3, et l’AVK est devenu efficace.
Si on fait un petit dessin, ça donne cela :
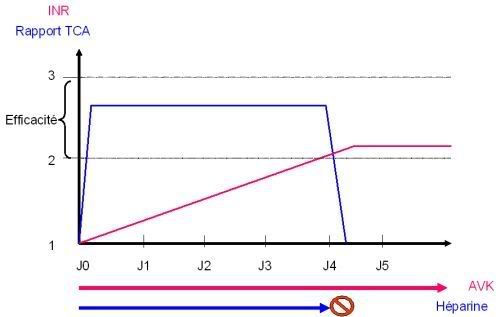
Mais en pratique, il faut bien dire que les relais se passent souvent moins facilement car le rapport TCA n'est jamais parfaitement stable et l'INR ne monte jamais vraiment de façon aussi linéaire pour se stabiliser dans la zone voulue. Il faut souvent plusieurs adaptations posologiques pour arriver à achever ce relais.
merci bien!
De rien, mais ne me remercie que si je t'ai aidée.
marie!
Passmore, Lawrence Passmore.
16:30 Publié dans Médecine | Lien permanent | Commentaires (2)
Anti-agrégants plaquettaires: mise au point très partielle
J’avais promis de faire un petit topo sur les recommandations sur les anti-agrégants plaquettaires (et les anticoagulants) chez le patient coronarien et poly-vasculaire.
Je le fais en grande partie pour moi, puisque j’ai l’impression d’une vaste foire d’empoigne depuis l’arrivée des stents actifs.
Voici donc les recommandations américaines (c’est important de le savoir car elles ne seront pas forcément « opposables » chez nous) publiées dans "Circulation" le 16 mai 2006 .
La traduction est de moi, j’ai repris le texte original à la suite.
(Ici) vous trouverez un article de « theheart.org » ou Gilles Montalescot donne sa vision des choses.
Je ne parle pas des recommandations pour la prise en charge des antiagrégants en péri opératoire car il n’y en a pas. Gilles Montalescot y fait d'ailleurs allusion à la fin de l’article.
Enfin dernière remarque liminaire : le texte ne cite que la warfarine comme anticoagulant car c’est la molécule de référence aux Etats-Unis.
°0°0°0°0°0°0°0°
· Débutez l’aspirine à la posologie de 75-162 mg/j et la continuer indéfiniment chez tous les patients, sauf contre-indication. I (A)
Pour les patients qui ont bénéficié d’un pontage aorto-coronarien, l’aspirine doit être débutée dans les 48 heures après la chirurgie pour diminuer le risque de thrombose des ponts saphènes. Une posologie comprise entre 100 et 325 mg/j est efficace. Une posologie supérieure à 162 mg/j peut être continuée jusqu’à 1 an. I (B)
· Débutez et continuez le clopidogrel à 75 mg/j en association avec l’aspirine jusqu’à une durée de 12 mois chez les patients ayant présenté un syndrome coronarien aigu ou ayant bénéficié d’une angioplastie avec pose de stent (≥1 mois pour un stent nu, ≥3 mois pour un stent au sirolimus, et ≥6 mois pour un stent au paclitaxel). I (B)
Les patients qui ont bénéficié d’une angioplastie avec pose de stent devraient recevoir une posologie d’aspirine plus élevée (325 mg/j) pendant 1 mois pour un stent nu, 3 mois pour un stent au sirolimus et 6 mois pour un stent au paclitaxel. I (B)
· Réglez la posologie de la warfarine pour obtenir un INR entre 2.0 et 3.0 dans les cas de fibrillation auriculaire paroxystique ou chronique, de flutter auriculaire, et en post infarctus du myocarde lorsqu’il existe une indication clinique (fibrillation auriculaire, thrombus ventriculaire gauche…). I (A)
· L’utilisation de warfarine en association avec l’aspirine et/ou le clopidogrel est associée avec un risque majoré de saignement et doit être surveillé de façon rapprochée. I (B)
°0°0°0°0°0°0°0°
• Start aspirin 75 to 162 mg/d and continue indefinitely in all patients unless contraindicated. I (A)
For patients undergoing coronary artery bypass grafting, aspirin should be started within 48 hours after surgery to reduce saphenous vein graft closure. Dosing regimens ranging from 100 to 325 mg/d appear to be efficacious. Doses higher than 162 mg/d can be continued for up to 1 year. I (B)
• Start and continue clopidogrel 75 mg/d in combination with aspirin for up to 12 months in patients after acute coronary syndrome or percutaneous coronary intervention with stent placement (≥1 month for bare metal stent, ≥3 months for sirolimus-eluting stent, and ≥6 months for paclitaxel-eluting stent). I (B)
Patients who have undergone percutaneous coronary intervention with stent placement should initially receive higher-dose aspirin at 325 mg/d for 1 month for bare metal stent, 3 months for sirolimus-eluting stent, and 6 months for paclitaxel-eluting stent. I (B)
• Manage warfarin to international normalized ratio=2.0 to 3.0 for paroxysmal or chronic atrial fibrillation or flutter, and in post–myocardial infarction patients when clinically indicated (eg, atrial fibrillation, left ventricular thrombus). I (A)
• Use of warfarin in conjunction with aspirin and/or clopidogrel is associated with increased risk of bleeding and should be monitored closely. I (B)
10:50 Publié dans Médecine | Lien permanent | Commentaires (1)




